Пластическая операция: наркоз
Мифы о наркозе (обновлено 25.11.2020)
От наркоза выпадают волосы? Наркоз укорачивает жизнь? А если я не проснусь? А если проснусь во время операции? Рассказывает врач-анестезиолог Сафаров Дмитрий Сергеевич
Меня зовут Сафаров Дмитрий Сергеевич, с анестезиологией я познакомился еще в 1993 году, в отделении реанимации, где работал после первого курса института. На сегодняшний день я работаю анестезиологом-реаниматологом более 15 лет.
Чтобы обеспечить безопасное проведение анестезии, в обязанности каждого анестезиолога входит предоперационный осмотр пациентов. Простой пример: двум разным людям предстоят одинаковые операции (удаление обычной паховой грыжи). Один из них молодой парень в возрасте 22 лет, стройный и высокий. А второй пациент – бабушка 70 лет, крепкого телосложения и среднего роста. Для кого из них наркоз безопаснее?

Однозначного ответа на этот вопрос нет! Ведь может оказаться, что у молодого человека инсулинозависимый сахарный диабет, в детстве он перенес ревматизм, на фоне которого получил порок аортального клапана, был прооперирован и теперь имеет искусственный клапан в сердце и поэтому вынужден принимать препарат, препятствующий свертыванию крови. Такой пациент без грамотного сопровождения до, во время и после наркоза имеет крайне высокие риски получить осложнения! А бабушка может оказаться вполне компенсированной по здоровью, так как она всю жизнь проработала тренером по теннису, получает регулярные физические нагрузки на свежем воздухе своего дачного участка и выраженных заболеваний не имеет.
Во время осмотра я постоянно выслушиваю от пациентов одни и те же вопросы (мифы):
Миф №1: Правда, что от наркоза выпадают волосы?
Миф №2: Наркоз укорачивает срок жизни?
Миф №3: А вдруг я не засну?
Миф №4: А если я проснусь во время операции?
Миф №5: Может ли человек не проснуться после наркоза?
Миф №6: Будет ли тошнить после наркоза?
Попробую развеять их, учитывая опыт работы в нашей клинике.
Миф №1. Правда, что от наркоза выпадают волосы?
Сначала немного теории. Волосы относятся к придаткам кожи и полностью зависят от нее и от ее состояния и кровоснабжения. Кожа – самый устойчивый орган ко всем агрессивным факторам внешней и внутренней среды. Какой еще орган в нашем теле способен без вреда для него выдерживать действие отрицательных температур? Кожа! Вспомните, как вам было весело играть в снежки. Да, руки мерзли, но их легко согреть дыханием. Вредно? От холода на руках выпали волоски? Испортились ногти?
Другой пример: что может быть лучше похода в баню? А там другая крайность – высокие температуры с влажным или сухим воздухом.
А постоянный контакт рук с вреднейшими веществами – бытовой химией? И тоже как-то кожа сохраняется. Даже пересаженная на другие участки тела у тяжелых ожоговых пациентов, кожа приживается и восстанавливает все свои функции и волосяной покров.
Теперь отвечу: распространенный миф о выпадении волос появился по нескольким причинам. После операции дамы находят на расческе чуть больше волос, чем обычно. Волосы имеют свойство расти и выпадать, это нормально! Но связано это не с тем, что они стали выпадать в большем количестве или быстрее, а с тем, что после операции первое время дамы причесываются несколько реже, чем обычно. Так как у них в данный момент есть заботы поважнее. Итоговое число выпавших волос такое же, как прежде!
Вторая причина: проведение операции не способствует увеличению аппетита и потреблению витаминов и минералов, необходимых для нормального роста волос. И при наличии исходного дефицита минеральных веществ у пациентов в предоперационном периоде повышается вероятность обусловленного этим выпадения волос.
Третья причина: при длительных операциях, когда пациент находится в статичной позе, необходимо использовать специальные подушки (в нашей клинике используются подушечки из специального геля), которые распределяют давление от подголовника операционного стола на кожу и профилактируют нарушение кровоснабжения.

Если их не использовать, за несколько часов сдавливания одного участка кожи может произойти критическое нарушение снабжения кислородом и питательными веществами волосяных луковиц. Что, в свою очередь, может привести к временному локальному выпадению волос в этой зоне. Ситуация восстанавливается до исходного уровня спустя примерно 3 месяца.

Миф №2. Наркоз укорачивает срок жизни?
Я слышу здесь два разных вопроса:
1. Вредность наркоза в принципе.
2. Боязнь долго находиться под общей анестезией.
Чтобы разобрать первую часть, надо разобраться, что такое наркоз. Нарко́з (др.-греч. νάρκωσις — онемение, оцепенение; синоним «общее обезболивание») — искусственно вызванное обратимое состояние торможения центральной нервной системы, при котором возникает сон, пропадает болевая чувствительность и происходит расслабление скелетных мышц. Все это возникает при введении одного или нескольких препаратов, оптимальная доза и комбинация которых подбирается врачом-анестезиологом с учетом особенностей конкретного пациента и в зависимости от типа вмешательства.
Если простыми словами, то наркоз – это глубокий медикаментозный сон, в ходе которого анестезиолог с помощью специальной аппаратуры контролирует и управляет всеми жизненно важными функциями организма пациента. Современное оборудование для проведения анестезии по своей сложности и точности работы сходно с космическими приборами. Оно позволяет проводить наркоз на низких потоках (снижение дозировок газовых анестетиков), с использованием комбинаций лекарственных препаратов и медицинских газов. При правильном сочетании дозы препаратов снижаются, так как они обладают свойствами синергии – способностью усиливать действие друг друга (получается эффект: 2+2=6!). Это позволяет снизить дозировки для достижения необходимого эффекта и, соответственно, токсичность препаратов, при этом обеспечивая полноценную анестезию и глубокий сон во время операции.
Современные препараты для проведения анестезии, такие как газ ксенон, химически инертны и не оказывают влияния на биохимические процессы в организме. А это значит, что длительность при анестезии ксеноном имеет значение только с фармако-экономической стороны. Несмотря на то, что мы работаем с минимальными потоками газов, ксенон всё равно тратится, и чем дольше анестезия, тем больше газа будет потрачено. Отсюда разная стоимость анестезии в зависимости от ее длительности.
Чтобы ответить на вторую часть вопроса (боязнь длительной общей анестезии) нужно задать вопрос: «А долго – это сколько?». Чаще всего пациенты отвечают, что долгая анестезия – это анестезия длительностью от 2 до 6 часов.
По статистике, внештатные ситуации в самолете в 85% случаев происходят во время взлета и посадки. И это хорошо коррелирует с положением дел во время проведения наркозов. Поэтому продолжительность наркоза (сравнимая с полетом самолета на автопилоте) значимого влияния на безопасность пациента не оказывает.
Наркоз не оказывает никакого влияния на продолжительность жизни при правильно спланированном ведении пациента до, во время и после анестезии. Планирование анестезии – очень кропотливый процесс, затрагивающий не только пациента и анестезиолога, но и всю операционную бригаду (включая хирургов, операционных сестер, анестезисток, палатных сестер и, в некоторых клиниках, даже санитарок).
Подводим итог: волосы у пациентов могут выпадать по разным причинам и не всегда они связаны именно с проведенным наркозом. Происходит это явление редко. И самое главное: даже если волосы и выпадают – это временное состояние.

Необходимо рассчитать многое: кто и как будет обрабатывать пациента анестетиком перед операцией, какие зоны будут стерильными, как будет уложен пациент на столе, необходимость в центральном венозном доступе и аутогемотрансфузии, будут ли повороты, перевороты, подъемы, высаживания, кто будет при этом что держать, кто и как будет страховать, кто командует процессом, кто из хирургов и в какой последовательности будет делать, объем кровопотери, объем растворов для капельниц и состав программы инфузионной терапии, длительность операции и анестезии, как будем согревать пациента, в каких зонах и многое-многое другое… А хирурги в каждом конкретном случае стремятся сократить длительность операции, работая в команде.
В качестве примера разберем один из очень важных вопросов – терморегуляция пациента в наркозе. Многие хирурги и анестезиологи не придают этому должного внимания, однако именно терморегуляция при длительных операциях является одним из самых важных факторов, обеспечивающих плавность проведения анестезии, отсутствие избыточной кровоточивости и адекватную свертываемость крови во время и после операции, легкость и плавность пробуждения пациента после наркоза, отсутствие послеоперационной дрожи, тошноты и рвоты.
Температура в операционной строго регламентирована. А так как пациент находится в операционной с большой площадью открытых кожных покровов – он излучает тепло, остывая при этом сам.

При проведении предоперационной и интраоперационной обработки пациентов используются антисептики, содержащие спирт. При нанесении на кожные покровы спирт испаряется. Это приводит к охлаждению кожи пациента.
Во время операции идет интенсивное испарение с раневой поверхности (при мелких операциях этим можно пренебречь, но при проведении операции бодилифт площадь раневой поверхности очень значительная). Это также снижает температуру тела пациента.

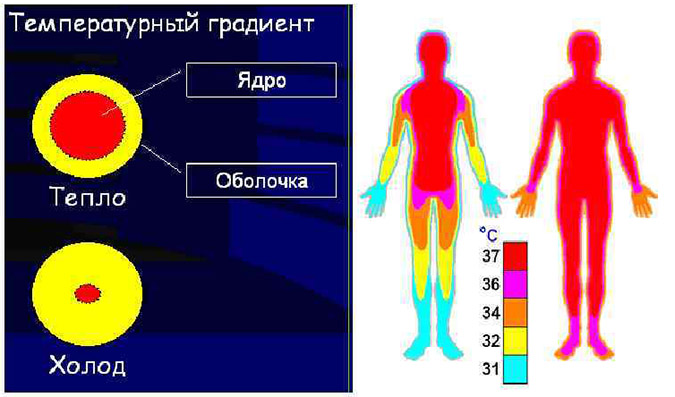
Для обеспечения терморегуляции у обычного человека работает несколько звеньев. Централизация температуры в ядре и снижение температуры к периферии. То есть в «ядре тела» (примерно в области груди) отмечается максимальная температура около 37,8-38°С. По мере отдаления от «ядра» и приближения к поверхности кожи температура снижается. В итоге нормальная температура в подмышечной впадине составляет 36,6°С, а температура ладони около 33°С. При воздействии холодных температур сосуды сжимаются, открываются «шунты» и крови до периферических отделов доходит гораздо меньше; там она охлаждается и направляется назад к «ядру», несколько остужая его. При снижении температуры до 35,5°С начинается дрожь — непроизвольные быстрые сокращения мышц, которые резко увеличивают теплопродукцию и приводят к увеличению температуры. В наркозе же эти рефлексы исчезают. Сосуды расширяются и к горячему «ядру» начинает поступать поток крови с периферии с температурой около 33°С, что приводит к быстрому остыванию «ядра». В итоге пациент теряет температуру со скоростью от 0,5 до 1,5°С в час! Некоторые операции проводят со специальным снижением температуры пациента до 33-32°С (операции на сердце, головном мозге), чтобы максимально снизить метаболизм (обмен веществ) и благодаря этому понизить потребность тканей и клеток в кислороде.
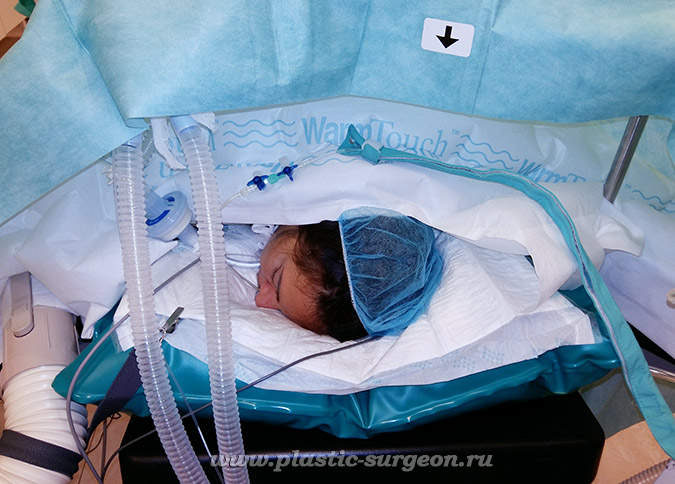
Для уменьшения теплопотерь во время проведения наркоза в нашей клинике используются:
1. Специальное многослойное отграничение операционного поля стерильным операционным бельем. Что создает некоторое препятствие для теплопередачи от пациента в операционную.
2. Подогревающие матрасы.
3. Аппарат для согревания переливаемых растворов.
4. Пневматическая пушка, подающая теплый воздух через специальное одеяло на нестерильные зоны тела пациента.
Все это позволяет уменьшить теплопотери и согреть пациента до необходимой температуры.
«Зачем так много всего?» – спросите вы. Отвечаю.
Переохлаждение организма человека вызовет спазм периферических сосудов, что, в свою очередь, приведет к снижению доставки кислорода в органы и ткани и накоплению «кислых» продуктов обмена веществ (лактат и др.), снижению рН крови, появлению метаболического ацидоза. В наркозе мы можем не увидеть этого без специальных методов обследования (анализ крови на КЩС – кислотно-щелочное состояние). А после пробуждения, в попытке восстановления контроля над ситуацией, организм будет пытаться:
- избавиться от кислых продуктов. Самый простой путь избавления от кислого желудочного содержимого – тошнота и рвота;
- быстро нарастить температуру тела, что приводит к послеоперационной дрожи.
Все это, в свою очередь, приводит к увеличению ЧСС и рефлекторному подъему артериального давления, что увеличивает послеоперационную кровоточивость по дренажам и увеличивает площадь и объем послеоперационных гематом.
Поэтому планирование – очень важный процесс.

Миф №3. А вдруг я не засну?
Анестезиологическое пособие проводится анестезиологической бригадой (врач анестезиолог и медсестра анестезист) в помещении, оборудованном для проведения наркозов (приказ 315н от 13.04.2011. Порядок оказания анестезиолого-реанимационной помощи взрослому населению). В список обязательного оборудования для каждой операции, проводимой под наркозом, входит медицинская техника (монитор пациента, БИС монитор (прибор для оценки глубины анестезии), газоанализатор и т. п.), позволяющая беспристрастно оценивать состояние пациента во время проведения анестезии. Подключая данную аппаратуру к пациенту, анестезиолог программирует границы тревог для каждого параметра (пульс, артериальное давление, температуру, процентное содержание кислорода в крови и множество других) в зависимости от состояния пациента и вида предстоящей операции.

Начало анестезии всегда плавное: анестезиолог оценивает восприимчивость пациента к вводимому препарату, так как каждый препарат по инструкции имеет некоторый разброс дозировок (например, от 9 до 15 мг на 1 кг массы тела взрослого пациента). Разброс дозировок зависит от пола, возраста, ситуации (экстренная/плановая), наличия хронических заболеваний и т. п. Вводя тестовую дозу препарата и оценивая ее действие на пациента по показаниям аппаратуры и клиническим проявлениям, анестезиолог может правильно определить, сколько потребуется препарата для достижения того или иного эффекта.
В нашей клинике используются только лицензированные и сертифицированные препараты. В каждой операционной предусмотрены все препараты для оказания неотложной помощи и проведения интенсивной терапии. Независимо от вида наркоза, используется аппаратура мониторинга за состоянием пациента. Прежде чем пациент начинает просыпаться, изменяются его параметры на мониторе (пульс, артериальное давление) звуковые и световые сигналы тут же об этом сообщают.
Поэтому при проведении анестезии в нашей клинике анестезиологической бригадой в оборудованном для этого помещении глубина наркоза будет оптимальной.
Миф №4. А если я проснусь во время операции?
Глубина наркоза выбирается в зависимости от:
1. Психологического состояния пациента (есть операции, проводимые в ясном сознании при использовании местной, проводниковой, спинальной или эпидуральной анестезии). Но для некоторых пациентов само пребывание в операционной является достаточно сильным раздражающим фактором, и тогда к данным методикам добавляются различные варианты выключения сознания (от легкой седации до полноценного внутривенного наркоза).
2. Вида, объема и травматичности операции (понятно, что основную массу операций на грудной и брюшной полости в сознании проводить не будут, хотя некоторые (например, кесарево сечение) прекрасно проводят).
Это говорит о том, что выполнение операций при сохраненном сознании – не болезненно! По потребности вводятся препараты для проведения анальгезии (обезболивания) и/или гипнотики (снотворные). Оборудование, отображающее все показатели пациента (пульс, электрокардиограмму, дыхание и т.п.), помогает анестезиологической бригаде поддерживать глубину анестезии на необходимом уровне или безопасно углубить ее перед проведением более травматичных этапов операции.
Все лекарственные препараты имеют определенное время действия. Применяемые в анестезиологии препараты делятся на продленные (действуют около часа и более), средней продолжительности (20-40 минут) и короткого действия (от 1-2 до 15 минут). Комбинирование их позволяет добиться очень точного расчета времени действия. Это значит, что вы заснете и проснетесь только в запланированный анестезиологом момент.
Поэтому риск непреднамеренно проснуться во время проведения операции минимален (1 на несколько миллионов наркозов). А при планированном пробуждении пациента во время операции, например, для оценки симметрии и/или подвижности тканей при активных движениях мимических мышц (пассивные движения проводит хирург, но активные способен совершить только пациент), боли пациент испытывать не будет, так как ему будут снижены дозировки препаратов, удерживающих его во сне, а анальгетики оставлены в прежней дозе.
Миф №5. Может ли человек не проснуться после наркоза?
Как уже сказано выше, лекарственные препараты имеют определенное время действия. Закончится действие снотворного препарата – пациент проснется. Другого варианта развития событий просто нет.
Миф №6. Будет ли тошнить после наркоза?
Механизм развития тошноты после проведения анестезий зависит от ряда факторов:
1. Наличие у пациента заболеваний желудочно-кишечного тракта (гастриты, дуодениты, язвы, панкреатиты, холециститы, проблемы с кишечником).
2. Вида операции. Например, при эндоскопической подтяжке лба накладывается достаточно тугая повязка и дренаж, установленный в ране, прижимается к надкостнице. Это формирует тупую, давящую боль от слабой до средней интенсивности, чем-то напоминающую головную боль при мигрени. Пациентки, склонные к мигреням, знают, что после рвоты состояние при мигрени несколько улучшается. Поэтому их организм может неосознанно применить эту модель.
3. Длительности наркоза. При длительных наркозах в организме происходят изменения некоторых физических и химических процессов, требующие корректировки. Например, накопление лактата при переохлаждении может привести к лактатацидозу, а это, в свою очередь, будет приводить к послеоперационной тошноте и рвоте (более подробно это описано в части о терморегуляции).

Поэтому если пациенту с хроническим холецисто-панкреатитом или гастритом удалить желчный пузырь без специальной корректировки и защиты от тошноты – это верный путь к послеоперационной тошноте. А проведение даже длительных пластических операций при отсутствии заболеваний желудочно-кишечного тракта с применением методов специальной защиты пациента вполне безопасно.
Заключение
Когда операции выполняются по экстренным показаниям, пациент малокритичен к происходящему. В плановой хирургии, а особенно в эстетической, все обстоит с точностью до наоборот. Пациенты приходят к нам для того, чтобы скорректировать дефекты, устранить возрастные изменения, улучшить свою внешность и качество жизни в целом. Комфорт и безопасность для них в приоритете, и очень частой причиной боязни наркоза является страх потерять контроль над ситуацией. По нашему мнению, вам должно быть комфортно, тепло, уютно, что обеспечит позитивный настрой и спокойствие. В таком случае и операция и восстановление будут быстрыми.
Препараты местной анестезии снимают болевую чувствительность, но температурная и тактильная чувствительность сохраняются в полном объеме. Пациент в операционной все слышит и волнуется, что приносит повышенную чувствительность к световым и звуковым раздражителям. Сложно спокойно лежать в течение даже 40-60 минут без движения (не меняя позы). Часто пациенты более остро воспринимают ощущения из области операционного поля и говорят, что им больно, хотя на самом деле просто страшно. Приходится тратить дополнительное время на успокаивание, что увеличивает длительность операции. Повышенная тревожность пациента приводит к увеличению ЧСС, это рефлекторно увеличивает артериальное давление, поэтому в послеоперационном периоде после местной анестезии синяки и отечность могут быть более выражены.
Большинство пациентов боится именно наркоза, а не операции. Хотя на самом деле общая анестезия обеспечивает не только комфорт и безопасность пациента во время операции, но и снижает риск травматического синдрома. И, в большинстве случаев, облегчает реабилитацию пациента после операции.
Чтобы пообщаться с пациентами пластических хирургов, приходите к нам на Форум




